【警惕】以为是腹泻,没想到事儿大了!
2020-07-23约四成胰腺癌患者在发现癌症时处于癌细胞已转移至其他内脏器官的状态。胰腺癌因症状较难显现,被认为难以早期发现以及时治疗。

患者:男性 72岁
主诉:间断性腹泻一月余,便秘10余天。
现病史:患者1月余前无明确诱因出现腹泻,为黄色水便样,每日排2次,无明显腹痛,无发热,无恶心、呕吐、自服“整肠生、诺佛沙星”等药物,腹泻缓解,近10天余出现便秘,未排便,可排气,伴纳差、乏力,无腹痛,无恶心、呕吐,无胸痛,未服药,今日为求进一步诊治而来我院,门诊以“腹痛待查”收住院。
发病以来,患者精神差,睡眠一般,小便正常。
既往史:既往发现血糖升高20年,曾因低血糖致昏迷于附近医院,诊断“低血糖症;糖尿病肾病;糖尿病视网膜病变;糖尿病周围神经病变”,目前应用“诺和灵R及诺和灵30R”,自诉血糖控制可,口服甲钴胺营养神经;发现血压升高10年余,最高190/lOOmmHg,口服“硝苯地平缓释片II”,自诉血压控制可;双下肢水肿病史7年,长期口服“呋塞米片”,现双下肢无水肿;冠心病心肌缺血病史2年,1月前于附近医院,诊断“冠心病 心肌缺血 心律失常 偶发室性、室上性早搏”,间断口服“通心络胶囊”,目前无胸闷、胸痛;否认肝炎、结核、伤寒等传染病史。
体格检查:T:36.5℃;P:72次/分;R:18次/分;Bp: 120/80mmHg
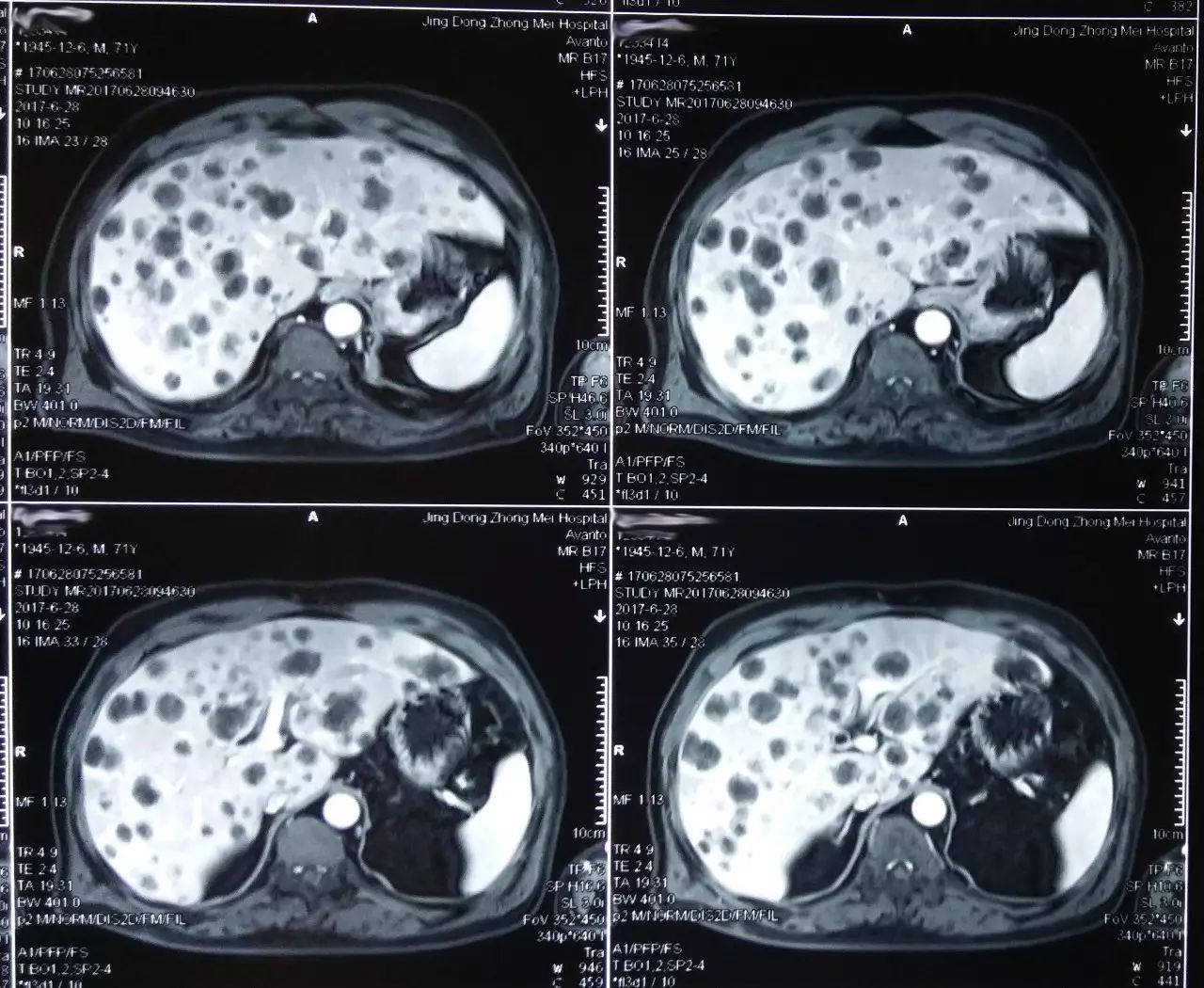
影像检查结果:


为什么大多数胰腺癌都是中晚期才被发现?
这里面有几个因素,一是胰腺的解剖位置所决定——胰腺位于腹部左上方,前面有胃、周围有肠子等器官掩盖;再是早期症状不会很明显,没什么特异性的临床表现;还有就是没有特异性的肿瘤标记物可查。
胰腺癌早期会有什么症状?
胰腺癌早期表现没有特异性,所以很多人容易被误诊为胃病,当胃病来治。它的症状主要有三方面:一是消化不良、厌食、消瘦,二是左上腹隐痛或腰背部疼痛,三是黄疸,病人出现角膜及皮肤的发黄。这些症状都是没有特异性的,其他一些消化系统疾病都有,所以很容易跟胆囊炎、肝炎等相混淆。
有什么办法可以及早发现胰腺癌?
当出现上述这些情况,且年龄比较大,就要警惕有没有可能是胰腺癌。而检查方面可分三步走,对于一些高危人群,如患有糖尿病、慢性胰腺炎、胆石症,早期可作腹部的超声检查再加上抽血查肿瘤标记物(如CA19-9等);如果发现肿瘤标记物CA19-9升高或者B超检查有异常,就要进一步做MR或CT检查,或作超声内镜检查;当难鉴别的时候,可做一些PET-CT或者腹腔镜的检查。通常,经过这些检查,大部分的早期胰腺癌都可以发现。
早期发现胰腺癌很重要,哪些人是胰腺癌高危人群呢?
现在胰腺癌的发病率呈上升趋势,特别是现在生活方式的改变,高脂饮食、生活压力大,原来是西方发病率比较高,现在东方亚洲包括中国的发病率逐渐升高。
所谓胰腺癌的高危人群,一个是年龄在45岁以上,特别是有慢性胰腺炎的人,应高度小心;还有初发的糖尿病,当一段时间内血糖持续升高,这种情况下也要高度警惕胰腺癌;再有家族史的病人,如父母或者兄弟姐妹有这方面病史,也要高度怀疑;还有胃大部分切除后的病人,一般20年以后出现这种情况;还有一些长期大量饮酒、吸烟以及长期接触化学毒物的人,也要小心。
从预防角度说,一定要重视早期发现,从高危人群发现一些迹象,到对高危人群的定期检查,还有一个就是养成良好的生活方式。多运动、管住嘴、迈开腿、定期体检,这样,胰腺的健康才能永远伴随。
温馨提示:因患者情况存在差异,以上内容仅供参考,具体诊疗请咨询医生指导。
-
ERCP诊疗技术能解决胰腺癌的一些问题!
随着生活水平的提高和环境因素的影响,壶腹部癌的发病率越来越高,但发现往往都是晚期,失去了手术机会,但ERCP诊疗技术能提高患者的生活质量及生存期...
-
“癌中之王”胰腺癌
胰腺位于我们身体上腹部深处,是一个非常小而又不显眼的器官。胰腺虽小,但作用非凡,它的生理作用和病理变化与人的生命息息相关。其中,胰腺癌更是让...
-
永远不要对“胃痛”置之不理,“癌中之王”最容易伪装成胃病!
看病例患者男,70岁主诉:间断腹痛半月伴皮肤黄染2天现病史:患者半月前出现腹痛症状,以上腹部及脐周显著,呈阵发性隐痛,无放射痛,排便后可自行缓...
-
可恶的胰腺癌,多次查彩超均未发现?
患者郝某,持续腹痛三月有余,曾先后到过5家医疗机构做过5次肝胆胰脾+肾输尿管膀胱彩超检查,均未发现明显异常。最后来我院查糖类抗原测定(CA19-9):&...
-
哪些患者应高度警惕胰腺癌的可能
由于胰腺癌早期无特异性症状,因此早期很难明确诊断,因此85%的患者在确诊时癌肿已侵及周围大血管或脏器而无法切除。因此应高度重视胰腺癌的高危人群...
-
6类人群要警防胰腺癌的发生
从目前来看,胰腺癌的高危人群主要有以下几类:年龄超过40岁的中老年男性;排除肝、胆、胃肠等疾病,伴有非特异性腹痛、腹胀的患者;短期内出现不明原因...

