警惕【腹痛 便血 贫血】等结肠癌症状,肠镜检查不可少
2020-10-09“大肠癌与息肉,仅仅是一次肠镜的距离!检查早了,它还是一枚息肉,最多是早癌;晚了,就是进展期癌,无论是预后、治疗费用、还是生存质量都是天壤之别。”
临床案例
患者,女,68岁
主诉:腹痛。
现病史:患者8月前出现腹痛症状,以上腹部及脐周显著,呈阵发性隐痛,无放射痛,排便后可自行缓解,伴嗳气,偶有胸闷、气短,伴排黄色不成形大便,1次/日,无其它不适症状,曾就诊于当地医院,口服胃药物治疗(具体药物及剂量不详),症状好转,今为寻求明确诊断及治疗,就诊我院急诊,急诊医师以“慢性胃炎急性发作、结肠炎”收入院。
入院检查:血液常规:血红蛋白65g/L,红细胞压积23.7%,平均红细胞血红蛋白浓度274g/L,血小板354 × 10^9/L,平均红细胞体积66fL,平均红细胞血红蛋白量18.1pg,红细胞分布宽度(CV)20.6%,单核细胞百分比8.2%,红细胞3.59 × 10^12/L;
镜下可见
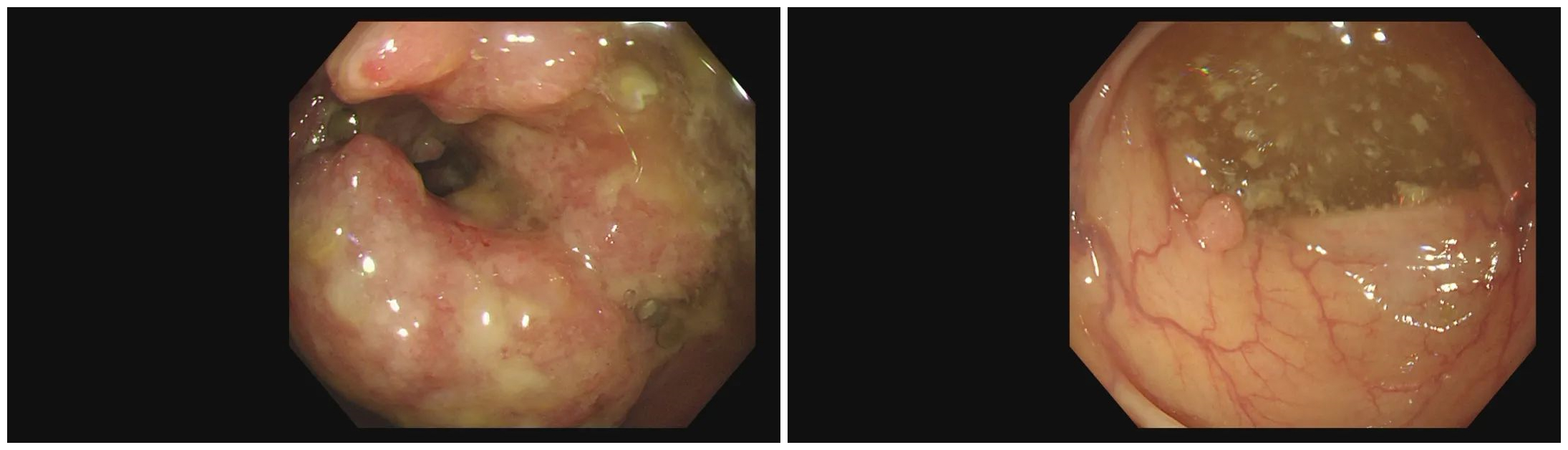
检查所见:回盲部可见直径约6.0cm大小的占位性病灶,占据整个回盲部,质脆易出血。
检查结论:结肠癌 结肠息肉
大肠癌的发展是个很长的过程,从正常黏膜发展到癌变的时间长达10到15年,在这么长时间内,如果关注健康状态,则可以通过一些方法来“阻击”它,所以早期发现大肠癌的蛛丝马迹,并接受规范的治疗尤为重要!
大肠癌生存寿命与与预后发现早晚密切相关
有数据表明,早期大肠癌(Dukes A期)术后五年存活率可高达90%-98%,而晚期癌则仅为10%,(编者注:最新资料显示,我国进展期肠癌的五年存活率也达到30%左右)。
早期和晚期大肠癌的五年存活率差别如此大,可见大肠癌的早期发现是何等重要。
症状隐匿,极易被误诊和漏诊
大肠癌早期症状不明显,一般只表现为便血、腹泻或便秘,而这些症状很容易误诊为痔疮、肛裂、慢结肠炎、溃疡性结肠炎、便秘、阑尾炎等疾病,而不能引起患者甚至医生的足够的重视。
大肠癌的误诊率达41.5%,其中青年人结肠癌的误诊率高达72.8%-80%;而超过80%的低位结肠癌和直肠癌被误诊为痔疮!
究其原因,就是缺了一个肠镜检查或肛门指检。
据有关资料显示,大肠癌在出现症状后一个月内确诊者仅为8.8%~10%,3个月内确诊者占25%,6个月内确诊者占64.3%。
有的甚至以结肠炎治疗多达半年之久,有的以痔疮、肛裂等治疗,病情越来越重,最后进行结肠镜检查才发现不是痔疮而是大肠癌,但此时往往已错失了良好的治疗时机,教训是十分深刻的。
大肠癌未能及时确诊及延误诊断是影响预后的重要原因。
大肠癌与其他肿瘤比较,发展相对缓慢,转移较迟,如能提高对本病的警惕性,尽早做有关检查(首选肠镜),就能将它消灭在萌芽状态。
中、早期大肠癌的蛛丝马迹
早、中期大肠癌常有以下预警信号,应特别注意以下症状:
便血
大便习惯改变
大便变形
腹泻
排便疼痛
腹痛
腹部肿块
乏力、贫血、消瘦
为什么肠镜能有效避免大肠癌?
第一,大肠癌与其他癌症不同,它首先症状隐匿,早期大多没有任何症状;
第二,它大多是肠腺瘤演化而来;而息肉在癌变前我们通过肠镜就能发现它,处理它,消灭之于萌芽状态;
第三,它生长及其缓慢,从息肉到肠癌,大约需要10-15年的时间,
所以,我们完全能做到早发现,早治疗,只要赶在它癌变前做一次肠镜,就能发现并切除它。
人的健康与死亡有时其实离得很近,大肠癌早期检查,患者就会后退一步,走向健康;
晚一步检查,患者就会向前一步,走向死亡。
关键就在一个“早”字!
但遗憾的是,目前很多患者,对医生根据病情劝告病人进行结肠镜检查总是担心疼痛而不及时接受肠镜检查。
温馨提示:因患者情况存在差异,以上内容仅供参考,具体诊疗请咨询医生指导。
-
39岁,便血,硬把肠癌拖成晚期,悔不当初!
常言道,十人九痔,可见痔疮在人群中很常见。痔疮约占所有肛肠疾病的87%。便血、排便困难、排便疼痛等是痔疮的典型症状。很多人发现便血,第一个想到...
-
结直肠癌筛查:让息肉到肠癌的演变就此打住!
结肠癌流行病学结直肠癌在西方国家发病率极高,占其癌症发病率的第2或3位。在我国,改革开放前,结直肠癌的发生率较低,改革开放后,随着人们饮食结构...
-
肠癌信号提示了她5年,抵触肠镜,心存侥幸,如今被确诊肠癌
“王女士 今年59岁 结肠癌患者,她老公说“5年前,就开始有排便不净,偶尔便血,看医生时医生建议查查肠镜,她本人抵触肠镜,自以为就是吃坏肚子的小毛...
-
肠炎加少量腹水不一定是炎症的问题还有可能是。。。
临床案例:患者:男性 72岁主诉:腹痛1个月现病史:患者1个月前,因食用生冷食物后出现腹痛,位于脐上1cm,呈间断性绞痛,持续约10分钟,伴排便感,大...
-
消化科成功开展肠道支架植入术为患者解决病痛!
近日,患者陈某,患有结肠癌(进展期)结肠多发息肉、陈旧性脑梗赛、腹主动脉瘤术后,主因间断腹泻7天,腹痛、腹胀5天,遂入消化科就诊。入院后行肠镜检...
-
结直肠癌/家族性结肠息肉病真的和遗传“有缘”
今日,在我院内镜中心,一16岁患者被查出患有结肠息肉病,更让人惊讶的是在今年3月份其母亲被查出患有结肠癌。家族性息肉病癌变几率高达100%,不起眼...

